Anticorps monoclonaux contre le Covid-19: le parcours de soins (pour ceux qui y ont droit)
CORONAVIRUS - “Ce sont des espoirs nouveaux (...) qui renforcent notre arsenal anti-Covid”. Le ministre de la Santé Olivier Véran a déclaré ce jeudi 25 février en conférence de presse que les anticorps monoclonaux arrivaient en France mais...

REJOINDRE L'ÉQUIPE DE RÉDACTION
Tu penses avoir un don pour la rédaction ?
Contacte-nous dès maintenant pour rejoindre notre équipe de bénévoles.
REJOINDRE L'ÉQUIPE DE RÉDACTION
Tu penses avoir un don pour la rédaction ?
Contacte-nous dès maintenant pour rejoindre notre équipe de bénévoles.
REJOINDRE L'ÉQUIPE DE RÉDACTION
Tu penses avoir un don pour la rédaction ?
Contacte-nous dès maintenant pour rejoindre notre équipe de bénévoles.
CORONAVIRUS - “Ce sont des espoirs nouveaux (...) qui renforcent notre arsenal anti-Covid”. Le ministre de la Santé Olivier Véran a déclaré ce jeudi 25 février en conférence de presse que les anticorps monoclonaux arrivaient en France mais dans un cadre bien défini.
Parce qu’ils sont prometteurs contre les formes sévères coronavirus mais qu’on ne sait pas encore jusqu’à quel point, les anticorps monoclonaux devront en effet être administrés “avec prudence”, seulement à un public jugé particulièrement vulnérable et dans le cadre d’un parcours de soins très spécifique.
Ces traitements vont pouvoir commencer à être prescrits dans près de 83 centres hospitaliers. Une fiche d’informations décrivant le parcours de soins a été publiée sur le site internet du ministère.
Que dit cette fiche? Elle définit d’abord la population éligible au nouveau traitement. Seuls les patients les plus vulnérables pourront recevoir un traitement à base d’anticorps monoclonaux. Il s’agit en priorité des malades âgés de plus de 80 ans, puis des patients de plus 70 ans présentant une pathologie chronique et enfin des personnes qui affichent un déficit d’immunité en raison d’une maladie grave, comme un cancer ou une insuffisance respiratoire permanente.
Selon une note de la Direction générale de la Santé (DGS), le traitement sera aussi à destination des transplantés d’organes comme les greffés du rein ou les dialysés.
Jusqu’à une heure de perfusion
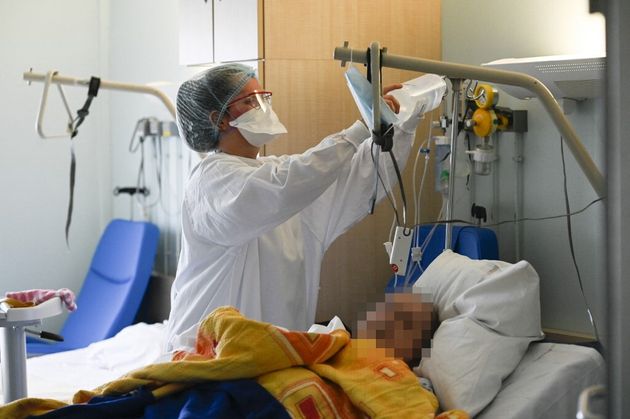
Un patient répondant à ces conditions puis testé positif au coronavirus et présentant des symptômes depuis 5 jours ou moins devra contacter son médecin traitant ou SOS Médecins. Il sera alors orienté vers un centre hospitalier et pourra bénéficier le cas échéant d’un transport sanitaire pris en charge par la Sécurité sociale.
Arrivé à l’hôpital, le patient reçoit son traitement par perfusion intraveineuse pendant une durée de 15 à 60 minutes. Le malade reste ensuite en observation à l’hôpital durant une heure. S’il ressent ensuite des effets indésirables, il peut les déclarer sur le portail dédié à leurs signalements. En l’absence de complications, le patient est autorisé à rentrer à son domicile.
Chez lui, le malade doit respecter un isolement strict pendant 10 jours. Si le malade ne vit pas seul, il est tenu d’appliquer les gestes barrières auprès de son entourage.
Le patient bénéficie tout au long de son isolement d’un suivi médical par téléconsultation. S’il en éprouve le besoin, le malade peut disposer d’une aide matérielle - livraison de courses, garde d’enfants-, d’un soutien psychologique et de visites d’infirmières à domicile. Il peut également être relogé si son domicile ne permet pas un isolement efficace et sécurisé.
Un test PCR pour vérifier la guérison
À J+7 après le traitement, le patient doit faire un test PCR. Il est réalisé par un professionnel de santé qui se rend au domicile du malade. Suivant les résultats du test, plusieurs cas de figure sont possibles.
Si le test est positif et que la charge virale a diminué, le patient poursuit son isolement. Si le test révèle que la charge virale n’a pas diminué, le malade doit réaliser un test de séquençage, qui permet notamment de déterminer plus précisément si le patient est atteint par un nouveau variant.
Si le test est négatif, le patient est considéré comme guéri. Il peut cesser son isolement tout en respectant les gestes barrières.
Quelle efficacité?
Pendant les premiers mois de l’épidémie, le monde de la recherche s’est concentré sur des médicaments plus classiques afin de vérifier s’ils pouvaient être efficaces contre le Covid-19. La plupart des essais cliniques ont montré que ce n’était pas vraiment le cas, sauf pour la dexamethasone.
Plus récemment, plusieurs traitements à base d’anticorps monoclonaux ont montré des effets prometteurs face au coronavirus. Fabriqués en laboratoire, les anticorps monoclonaux parviennent en effet à neutraliser la maladie Covid-19 en empêchant le coronavirus de pénétrer nos cellules.
Fabriqués et “clonés” en laboratoire, ces anticorps de synthèse miment l’action des anticorps naturellement produits par le système immunitaire en cas d’infection. Un “anticorps monoclonal” est précisément conçu pour reconnaître et cibler un agent infectieux.
L’un de ces traitements le regeneron, utilisé notamment par Donald Trump, a été autorisé en urgence en novembre par l’agence du médicament américain. Si de premiers essais cliniques semblent concluants, le résultat d’une étude de grande ampleur, Recovery, est toujours attendu.
Un autre anticorps monoclonal, le tocilizumab, a lui récemment passé cette étape avec succès, malgré de précédents essais cliniques plus limités et mitigés. Le bamlanivimab du groupe Eli Lilly pourrait également être efficace, selon des données encourageantes d’un essai clinique publiées en janvier.
L’Agence du médicament (ANSM) a émis le 22 février une Autorisation Temporaire d’Utilisation (ATU) afin de tester son efficacité au sein d’une cohorte de patients bien définie. Selon Le Figaro, le gouvernement s’apprête à acquérir 100.000 doses de bamlanivimab. Le ministre a évoqué la commande “de dizaines de milliers de doses d’anticorps monoclonaux d’une génération supérieure qui arriveront en France d’ici à la mi-mars”.
Des professionnels encore sceptiques
On est loin pourtant d’un traitement miracle, en raison notamment de son coût et de son mode d’administration, qui doit se faire à l’hôpital par voie intraveineuse, mais aussi d’interrogations quant à son efficacité sur les variants du Sars-CoV-2.
“L’efficacité de ce traitement sur les variants dits sud-africain et brésilien n’est pas démontrée”, a souligné la DGS. Certaines de leurs mutations peuvent leur permettre d’échapper aux anticorps, qu’ils soient naturels ou artificiels.
Certains professionnels de santé apparaissent d’ailleurs sceptiques vis-à-vis de la volonté gouvernementale de prescrire des anticorps de monoclonaux alors que le traitement n’a pas terminé son évaluation. Ils craignent également que la mise en place du nouveau parcours de soins ne vienne saturer davantage des hôpitaux déjà engorgés.
On est donc en train d'autoriser un traitement non évalué. Je vous passe l'arbre décisionnel qui va faire reposer le boulot sur les MG pour décider qui est éligible ou pas, et en voyer dans des hôpitaux déjà débordés des patients pour des perfusions. https://t.co/yZ872ahPUZ
— Florian Zores (@FZores) February 25, 2021
L’immunologue Hervé Watier, coordinateur du laboratoire MAbImprove, dédié aux anticorps thérapeutiques, note aussi que selon sa composition, ce type de traitement coûte entre 1000 et 2000 euros. Un prix conséquent qui reste toutefois inférieur à une journée d’hospitalisation en réanimation, souligne-t-il.
À voir également sur Le HuffPost: Le Covid long reconnu par l’Assemblée, non sans émotion

 Les modélisations de l'Institut Pasteur, cadran du gouvernement, enfin accessibles à tous
Les modélisations de l'Institut Pasteur, cadran du gouvernement, enfin accessibles à tous Castex jeudi en conférence de presse, situation "préoccupante dans une dizaine de départements"
Castex jeudi en conférence de presse, situation "préoccupante dans une dizaine de départements"